Cholesteatoma: định nghĩa và đánh giá về nhiễm trùng này
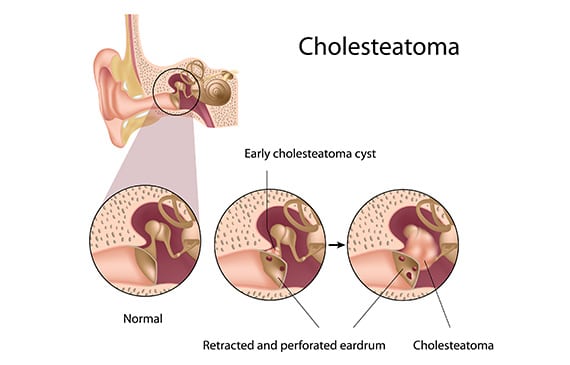
Cholesteatoma bao gồm một khối cấu tạo bởi các tế bào thượng bì, nằm sau màng nhĩ, chúng xâm lấn dần vào các cấu trúc của tai giữa, dần dần làm hỏng chúng. Cholesteatoma thường xảy ra sau một bệnh nhiễm trùng mãn tính mà không được chú ý. Nếu không được điều trị kịp thời, nó có thể phá hủy tai giữa và dẫn đến điếc, nhiễm trùng hoặc liệt mặt. Nó cũng có thể lan đến tai trong và gây chóng mặt, thậm chí đến các cấu trúc não (viêm màng não, áp xe). Chẩn đoán dựa trên biểu hiện của một khối màu trắng trong ống thính giác bên ngoài. Quá trình quét đá hoàn thành việc đánh giá bằng cách làm nổi bật phần mở rộng của khối này trong các cấu trúc của tai. Cholesteatoma cần điều trị nhanh chóng. Điều này được loại bỏ hoàn toàn trong quá trình phẫu thuật, đi qua phía sau của tai. Một can thiệp phẫu thuật thứ hai có thể được chỉ định để đảm bảo không tái phát và tái tạo lại các túi tinh ở một khoảng cách xa.
Cholesteatoma là gì?
Cholesteatoma lần đầu tiên được mô tả vào năm 1683 dưới cái tên "sâu tai" bởi Joseph Duverney, cha đẻ của khoa tai, ngành y học chuyên chẩn đoán và điều trị các rối loạn. của tai người.
Cholesteatoma được xác định bởi sự hiện diện của biểu bì, tức là da, bên trong các khoang của tai giữa, trong màng nhĩ, sau màng nhĩ và / hoặc trong xương chũm, những vùng thường không có da.
Sự tích tụ da này, trông giống như một u nang hoặc một túi chứa đầy vảy da, dần dần sẽ phát triển về kích thước dẫn đến viêm tai giữa mãn tính và phá hủy các cấu trúc xương xung quanh. Vì vậy, cholesteatoma được gọi là bệnh viêm tai giữa mãn tính nguy hiểm.
Có hai loại cholesteatoma:
- cholesteatoma mắc phải: đây là dạng phổ biến nhất. Nó hình thành từ một túi co rút của màng nhĩ, sẽ dần dần xâm lấn vào xương chũm và tai giữa, phá hủy các cấu trúc tiếp xúc với nó;
- cholesteatoma bẩm sinh: tỷ lệ này chiếm 2 đến 4% các trường hợp cholesteatoma. Nó xuất phát từ một phần da còn sót lại của phôi thai ở tai giữa. Phần còn lại này sẽ dần dần tạo ra các mảnh vụn da mới tích tụ trong tai giữa, thường là ở phần trước, và đầu tiên tạo ra một khối nhỏ có màu trắng, phía sau màng nhĩ vẫn còn nguyên vẹn, thường xảy ra ở trẻ em hoặc thanh niên, không có các triệu chứng cụ thể. Nếu không được phát hiện, khối này sẽ lớn dần và hoạt động giống như một u cholesteatoma mắc phải, gây giảm thính lực và sau đó là các triệu chứng khác tùy thuộc vào tổn thương tạo ra trong tai. Khi cholesteatoma gây tiết dịch thì đã chuyển sang giai đoạn nặng.
Cholesteatoma do những nguyên nhân nào?
Cholesteatoma thường xảy ra sau nhiễm trùng tai tái phát do trục trặc của ống phúc tinh mạc chịu trách nhiệm tạo ra túi co lại của màng nhĩ. Trong trường hợp này, cholesteatoma tương ứng với đỉnh điểm của sự tiến triển của một túi co rút không ổn định.
Các nguyên nhân khác ít phổ biến hơn của cholesteatoma tồn tại như:
- thủng màng nhĩ do chấn thương;
- chấn thương tai như gãy đá;
- phẫu thuật tai như phẫu thuật tạo hình vành tai hoặc phẫu thuật cắt tai.
Cuối cùng, hiếm gặp hơn, trong trường hợp u cholesteatoma bẩm sinh, nó có thể có ngay từ khi sinh ra.
Các triệu chứng của cholesteatoma là gì?
Cholesteatoma chịu trách nhiệm về:
- cảm giác tai bị tắc nghẽn;
- viêm tai giữa tái phát ở người lớn hoặc trẻ em;
- Bệnh tai biến một bên lặp đi lặp lại, nghĩa là chảy mủ tai mãn tính, có màu hơi vàng và có mùi hôi (mùi “pho mát cũ”), không được làm dịu bằng cách điều trị y tế hoặc phòng ngừa thủy sản nghiêm ngặt;
- đau tai, tức là đau trong tai;
- đau tai, tức là chảy máu tai;
- polyp màng nhĩ bị viêm;
- giảm thính lực tiến triển: cho dù nó xuất hiện lúc đầu hay đã tiến triển thay đổi, tình trạng suy giảm thính lực thường chỉ liên quan đến một bên tai, nhưng có thể là cả hai bên. Chứng điếc này đầu tiên thể hiện dưới dạng viêm tai giữa thanh dịch. Tình trạng này có thể trở nên tồi tệ hơn do sự phá hủy xương chậm của chuỗi dịch xương tiếp xúc với túi co rút, phát triển thành cholesteatoma. Cuối cùng, về lâu dài, sự phát triển của khối u cholesteatoma có thể phá hủy tai trong và do đó là nguyên nhân dẫn đến điếc hoàn toàn hoặc chứng cophosis;
- liệt mặt: không thường xuyên, nó tương ứng với sự đau đớn của dây thần kinh mặt tiếp xúc với cholesteatoma;
- cảm giác chóng mặt và rối loạn thăng bằng: không thường xuyên, chúng liên quan đến việc mở tai trong bởi cholesteatoma;
- nhiễm trùng nghiêm trọng hiếm gặp như viêm xương chũm, viêm màng não, hoặc áp xe não, sau sự phát triển của cholesteatoma ở vùng não thái dương gần tai.
Làm thế nào để phát hiện một cholesteatoma?
Chẩn đoán cholesteatoma dựa trên:
- soi tai, nghĩa là khám lâm sàng, được thực hiện bằng kính hiển vi bởi bác sĩ chuyên khoa tai mũi họng chuyên khoa, giúp chẩn đoán chảy mủ tai, viêm tai giữa, túi rút hoặc u nang da, khía cạnh lâm sàng duy nhất xác nhận sự hiện diện của cholesteatoma;
- đo thính lực hoặc đo thính lực. Khi mới phát bệnh, khả năng nghe kém chủ yếu nằm ở tai giữa. Do đó, người ta phát hiện một cách cổ điển tình trạng mất thính giác dẫn truyền đơn thuần có liên quan đến sự biến đổi của màng nhĩ hoặc sự phá hủy tiến triển của chuỗi túi tinh trong tai giữa. Đường cong dẫn truyền xương kiểm tra tai trong sau đó hoàn toàn bình thường. Dần dần, theo thời gian và sự phát triển của khối u cholesteatoma, có thể xuất hiện sự giảm dẫn truyền của xương gây ra cái gọi là điếc “hỗn hợp” (mất thính giác thần kinh cảm giác liên quan đến mất thính giác dẫn truyền) và rất có lợi cho việc bắt đầu phá hủy. của tai trong cần điều trị ngay lập tức;
- quét đá: nó phải được yêu cầu một cách có hệ thống để quản lý phẫu thuật. Bằng cách hình dung độ mờ với các cạnh lồi trong các khoang của tai giữa với sự hiện diện của sự phá hủy xương khi tiếp xúc, kiểm tra X quang này có thể giúp xác định chẩn đoán u cholesteatoma, xác định phần mở rộng của nó và tìm kiếm các biến chứng có thể xảy ra;
- MRI có thể được yêu cầu đặc biệt trong trường hợp nghi ngờ về sự tái phát sau khi điều trị.
Làm thế nào để điều trị một cholesteatoma?
Khi chẩn đoán cholesteatoma được xác nhận, phương pháp điều trị duy nhất có thể là loại bỏ nó bằng phẫu thuật.
Mục tiêu của can thiệp
Mục đích của can thiệp là thực hiện cắt bỏ toàn bộ khối u cholesteatoma, đồng thời bảo tồn hoặc cải thiện thính giác, sự cân bằng và chức năng khuôn mặt nếu vị trí của nó trong tai giữa cho phép. Các yêu cầu liên quan đến việc loại bỏ cholesteatoma đôi khi có thể giải thích cho việc không thể bảo tồn hoặc cải thiện thính lực, hoặc thậm chí là suy giảm thính lực sau khi phẫu thuật.
Một số loại can thiệp phẫu thuật có thể được thực hiện:
- phẫu thuật tạo hình vành tai trong kỹ thuật khép kín;
- phẫu thuật tạo hình tympanoplasty trong kỹ thuật mở;
- hốc xương chũm.
Sự lựa chọn giữa các kỹ thuật khác nhau này được quyết định và thảo luận với bác sĩ phẫu thuật tai mũi họng. Nó phụ thuộc vào nhiều yếu tố:
- mở rộng cholesteatoma;
- trạng thái của thính giác;
- cấu tạo giải phẫu;
- mong muốn tiếp tục hoạt động thủy sản;
- khả năng giám sát y tế;
- rủi ro hoạt động v.v.
Tiến hành can thiệp
Điều này được thực hiện dưới gây mê toàn thân, sau nhĩ thất, tức là qua đường sau tai, trong thời gian nằm viện ngắn vài ngày. Các dây thần kinh mặt được theo dõi liên tục trong suốt quá trình hoạt động. Sự can thiệp bao gồm, sau khi bóc tách khối u cholesteatoma được gửi đi kiểm tra giải phẫu bệnh, để lại càng ít chất cặn bã càng tốt và tái tạo màng nhĩ thông qua sụn lấy từ vùng tragal, tức là ở phía trước của ống thính giác. bên ngoài, hoặc ở phía sau concha của auricle.
Thời gian nghỉ dưỡng và theo dõi hậu phẫu
Trong trường hợp chuỗi túi tinh bị tổn thương do cholesteatoma, nếu tai không quá nhiễm trùng, việc tái tạo thính giác được thực hiện trong lần can thiệp phẫu thuật đầu tiên này bằng cách thay thế túi tinh bị phá hủy bằng một bộ phận giả.
Theo dõi lâm sàng và X quang (CT scan và MRI) phải được thực hiện thường xuyên vì khả năng tái phát cholesteatoma cao. Cần gặp lại bệnh nhân 6 tháng sau khi mổ và lên lịch kiểm tra hình ảnh một cách hệ thống sau 1 năm. Trong trường hợp thính lực không được phục hồi, hình ảnh X quang nghi ngờ hoặc có lợi cho việc tái phát, soi tai bất thường hoặc suy giảm thính lực mặc dù tái tạo khả năng sau này một cách thỏa đáng, thì cần phải can thiệp phẫu thuật lần thứ hai. lên kế hoạch từ 9 đến 18 tháng sau lần đầu tiên, để kiểm tra sự vắng mặt của cholesteatoma còn sót lại và cố gắng cải thiện thính giác.
Trong trường hợp không có kế hoạch can thiệp thứ hai, việc theo dõi lâm sàng hàng năm được thực hiện trong vài năm. Việc chữa khỏi dứt điểm được coi là không tái phát sau 5 năm kể từ lần can thiệp phẫu thuật cuối cùng.