Nội dung
Viêm phế nang dị ứng ngoại sinh còn được gọi là viêm phổi quá mẫn. Tên viết tắt của bệnh là EAA. Thuật ngữ này phản ánh cả một nhóm bệnh ảnh hưởng đến mô kẽ của phổi, nghĩa là mô liên kết của các cơ quan. Tình trạng viêm tập trung ở nhu mô phổi và các đường dẫn khí nhỏ. Nó xảy ra khi nhiều loại kháng nguyên (nấm, vi khuẩn, protein động vật, hóa chất) xâm nhập vào chúng từ bên ngoài.
Lần đầu tiên, viêm phế nang dị ứng ngoại sinh được mô tả bởi J.
Trong tương lai, có thể xác định rằng viêm phế nang dị ứng thuộc loại ngoại sinh có thể được kích hoạt bởi các nguyên nhân khác. Đặc biệt, vào năm 1965, C. Reed và các đồng nghiệp của ông đã tìm thấy các triệu chứng tương tự ở ba bệnh nhân đang nuôi chim bồ câu. Họ bắt đầu gọi viêm phế nang như vậy là “phổi của những người yêu chim”.
Số liệu thống kê của những năm gần đây chỉ ra rằng căn bệnh này khá phổ biến ở những người, do hoạt động nghề nghiệp của họ, tiếp xúc với lông và lông tơ của chim, cũng như với thức ăn hỗn hợp. Trong số 100 dân số, viêm phế nang dị ứng ngoại sinh sẽ được chẩn đoán ở 000 người. Đồng thời, không thể dự đoán chính xác người cụ thể nào bị dị ứng với lông tơ hoặc lông vũ sẽ bị viêm phế nang.
Như thực tế cho thấy, từ 5 đến 15% những người tiếp xúc với chất gây dị ứng nồng độ cao sẽ bị viêm phổi. Cho đến nay, tỷ lệ viêm phế nang ở những người làm việc với nồng độ thấp của các chất nhạy cảm vẫn chưa được biết. Tuy nhiên, vấn đề này khá gay gắt, khi ngành công nghiệp này phát triển ngày càng mạnh mẽ hơn hàng năm, điều đó có nghĩa là ngày càng có nhiều người tham gia vào các hoạt động đó.
Nguyên nhân
Viêm phế nang dị ứng phát triển do hít phải chất gây dị ứng, đi vào phổi cùng với không khí. Các chất khác nhau có thể hoạt động như một chất gây dị ứng. Các chất gây dị ứng mạnh nhất trong vấn đề này là bào tử nấm từ cỏ khô thối, vỏ cây phong, mía, v.v.
Ngoài ra, người ta không nên viết ra phấn hoa thực vật, hợp chất protein, bụi nhà. Một số loại thuốc, chẳng hạn như thuốc kháng sinh hoặc dẫn xuất nitrofuran, có thể gây viêm phế nang dị ứng ngay cả khi không hít phải trước đó và sau khi xâm nhập vào cơ thể theo những cách khác.
Điều quan trọng không chỉ là thực tế là các chất gây dị ứng xâm nhập vào đường hô hấp mà còn cả nồng độ và kích thước của chúng. Nếu các hạt không vượt quá 5 micron, thì sẽ không khó để chúng tiếp cận phế nang và gây ra phản ứng quá mẫn ở chúng.
Vì các chất gây dị ứng gây ra EAA thường liên quan đến các hoạt động nghề nghiệp của một người, nên các loại viêm phế nang được đặt tên cho các ngành nghề khác nhau:
Phổi của nông dân. Các kháng nguyên được tìm thấy trong cỏ khô mốc, trong số đó: Actinomycetes ưa nhiệt, Aspergillus spp, Mycropolyspora faeni, Thermoactinomycas Vulgaris.
Phổi của những người yêu chim. Chất gây dị ứng được tìm thấy trong phân và lông của chim. Chúng trở thành whey protein của chim.
Bagassoz. Chất gây dị ứng là mía, cụ thể là Mycropolysporal faeni và Thermoactinomycas sacchari.
Lá phổi của người trồng nấm. Phân hữu cơ trở thành nguồn gây dị ứng và Mycropolysporal faeni và Thermoactinomycas Vulgaris đóng vai trò là kháng nguyên.
Phổi của người sử dụng điều hòa. Máy làm ẩm, máy sưởi và máy điều hòa không khí là nguồn phát sinh kháng nguyên. Nhạy cảm được kích thích bởi các mầm bệnh như: Thermoactinomycas Vulgaris, Thermoactinomycas viridis, Ameba, Fungi.
Suberose. Vỏ cây bần trở thành nguồn gốc của chất gây dị ứng và Penicillum thường xuyên đóng vai trò là chất gây dị ứng.
Nhà sản xuất bia mạch nha nhẹ. Nguồn gốc của các kháng nguyên là lúa mạch bị mốc và chính chất gây dị ứng là Aspergillus clavatus.
Bệnh của thợ làm pho mát. Nguồn kháng nguyên là các hạt pho mát và nấm mốc, và bản thân kháng nguyên là Penicillum cseii.
Sequoyz. Chất gây dị ứng được tìm thấy trong bụi gỗ gỗ đỏ. Chúng được đại diện bởi Graphium spp., upullaria spp., Alternaria spp.
Các nhà sản xuất chất tẩy rửa phổi. Chất gây dị ứng được tìm thấy trong các enzym và chất tẩy rửa. Nó được đại diện bởi Bacillus subtitus.
Nhân viên phòng thí nghiệm phổi. Các nguồn gây dị ứng là gàu và nước tiểu của loài gặm nhấm, và bản thân các chất gây dị ứng được thể hiện bằng protein trong nước tiểu của chúng.
Phổi hít bột tuyến yên. Kháng nguyên này được đại diện bởi protein của lợn và bò, được tìm thấy trong bột của tuyến yên.
Lung làm công việc sản xuất nhựa. Nguồn dẫn đến nhạy cảm là diisocyanate. Các chất gây dị ứng là: Toluene diiosocianate, diphenylmethane diiosocianate.
Viêm phổi mùa hè. Bệnh phát triển do hít phải bụi từ các khu nhà ở ẩm ướt. Bệnh lý phổ biến ở Nhật Bản. Trichosporon cutaneum trở thành nguồn gây dị ứng.
Trong số các chất gây dị ứng được liệt kê về sự phát triển của viêm phế nang dị ứng ngoại sinh, xạ khuẩn ưa nhiệt và kháng nguyên chim có tầm quan trọng đặc biệt. Ở những vùng có nền nông nghiệp phát triển cao, xạ khuẩn chiếm vị trí hàng đầu về tỷ lệ nhiễm EAA. Chúng được đại diện bởi vi khuẩn có kích thước không vượt quá 1 micron. Một đặc điểm khác biệt của các vi sinh vật như vậy là chúng có đặc tính không chỉ của vi khuẩn mà còn của nấm. Nhiều xạ khuẩn ưa nhiệt nằm trong đất, trong phân hữu cơ, trong nước. Họ cũng sống trong điều hòa không khí.
Những loại xạ khuẩn ưa nhiệt như vậy dẫn đến sự phát triển của viêm phế nang dị ứng ngoại sinh, chẳng hạn như: Mycropolyspora faeni, Thermoactinomycas Vulgaris, Thermoactinomycas viridis, Thermoactinomycas sacchari, Thermoactinomycas scandidum.
Tất cả các đại diện được liệt kê của hệ thực vật gây bệnh cho con người bắt đầu nhân lên tích cực ở nhiệt độ 50-60 ° C. Chính trong những điều kiện như vậy, các quá trình phân hủy chất hữu cơ được khởi động. Một nhiệt độ tương tự được duy trì trong các hệ thống sưởi ấm. Actinomycetes có thể gây ra bệnh bagassosis (bệnh phổi ở người làm nghề mía đường), gây bệnh “phổi nông dân”, “phổi người hái nấm (người trồng nấm)”, v.v.. Tất cả đều đã được liệt kê ở trên.
Các kháng nguyên ảnh hưởng đến con người tương tác với chim là protein huyết thanh. Đây là albumin và gamma globulin. Chúng có trong phân chim, trong dịch tiết từ tuyến da của chim bồ câu, vẹt, chim hoàng yến, v.v.
Những người chăm sóc chim bị viêm phế nang do tương tác kéo dài và thường xuyên với động vật. Protein của gia súc, cũng như lợn, có khả năng gây bệnh.
Kháng nguyên nấm hoạt động mạnh nhất là Aspergillus spp. Nhiều loài vi sinh vật này có thể gây ra bệnh suberosis, phổi của người nấu bia mạch nha hoặc phổi của người làm pho mát.
Thật vô ích khi tin rằng, sống ở thành phố và không làm nông nghiệp, một người không thể bị bệnh viêm phế nang dị ứng ngoại sinh. Trên thực tế, Aspergillus fumigatus phát triển mạnh ở những khu vực ẩm ướt hiếm khi được thông gió. Nếu nhiệt độ trong chúng cao, thì vi sinh vật bắt đầu nhân lên nhanh chóng.
Cũng có nguy cơ phát triển viêm phế nang dị ứng là những người có hoạt động nghề nghiệp liên quan đến các hợp chất hóa học phản ứng, ví dụ như nhựa, nhựa, sơn, polyurethane. Phthalic anhydride và diisocyanate được coi là đặc biệt nguy hiểm.
Tùy thuộc vào quốc gia, có thể xác định tỷ lệ phổ biến của các loại viêm phế nang dị ứng khác nhau sau đây:
Phổi của những người yêu thích budgerigar thường được chẩn đoán ở cư dân Vương quốc Anh.
Lá phổi của những người sử dụng máy điều hòa không khí và máy tạo độ ẩm là ở Mỹ.
Loại viêm phế nang mùa hè, gây ra bởi sự sinh sản theo mùa của nấm thuộc loài Trichosporon cutaneun, được chẩn đoán ở 75% trường hợp ở Nhật Bản.
Ở Moscow và các thành phố có các doanh nghiệp công nghiệp lớn, bệnh nhân có phản ứng với kháng nguyên chim và nấm thường được phát hiện nhiều nhất.
Cơ chế bệnh sinh của viêm phế nang dị ứng ngoại sinh
Hệ thống hô hấp của con người thường xuyên phải đối mặt với các hạt bụi. Và điều này áp dụng cho cả chất gây ô nhiễm hữu cơ và vô cơ. Người ta đã xác định rằng các kháng nguyên cùng loại có thể gây ra sự phát triển của các bệnh lý khác nhau. Một số người bị hen phế quản, những người khác bị viêm mũi mãn tính. Cũng có những người biểu hiện bệnh da liễu dị ứng, tức là tổn thương da. Chúng ta không được quên về viêm kết mạc có tính chất dị ứng. Đương nhiên, viêm phế nang ngoại sinh không phải là bệnh cuối cùng trong danh sách các bệnh lý được liệt kê. Loại bệnh nào mà một người cụ thể sẽ phát triển phụ thuộc vào mức độ tiếp xúc, loại chất gây dị ứng, trạng thái của hệ thống miễn dịch của cơ thể và các yếu tố khác.
Để một bệnh nhân biểu hiện viêm phế nang dị ứng ngoại sinh, cần có sự kết hợp của một số yếu tố:
Một lượng đủ chất gây dị ứng đã xâm nhập vào đường hô hấp.
Tiếp xúc kéo dài với hệ hô hấp.
Một kích thước nhất định của các hạt bệnh lý là 5 micron. Ít phổ biến hơn, bệnh phát triển khi các kháng nguyên lớn xâm nhập vào hệ hô hấp. Trong trường hợp này, chúng nên định cư ở phế quản gần.
Đại đa số những người gặp phải chất gây dị ứng như vậy không bị EAA. Do đó, các nhà khoa học tin rằng cơ thể con người nên bị ảnh hưởng đồng thời bởi nhiều yếu tố cùng một lúc. Chúng chưa được nghiên cứu đầy đủ, nhưng có một giả định rằng yếu tố di truyền và trạng thái miễn dịch là quan trọng.
Viêm phế nang dị ứng ngoại sinh được gọi đúng là bệnh lý miễn dịch, nguyên nhân chắc chắn là do phản ứng dị ứng loại 3 và 4. Ngoài ra, không nên bỏ qua tình trạng viêm không do miễn dịch.
Loại phản ứng miễn dịch thứ ba có tầm quan trọng đặc biệt trong giai đoạn đầu của quá trình phát triển bệnh lý. Sự hình thành các phức hợp miễn dịch xảy ra trực tiếp trong mô kẽ của phổi khi một kháng nguyên bệnh lý tương tác với các kháng thể của lớp IgG. Sự hình thành các phức hợp miễn dịch dẫn đến thực tế là phế nang và kẽ bị tổn thương, tính thấm của các mạch nuôi chúng tăng lên.
Các phức hợp miễn dịch kết quả làm cho hệ thống bổ thể và đại thực bào phế nang được kích hoạt. Kết quả là, các sản phẩm độc hại và chống viêm, enzyme thủy phân, cytokine (yếu tố hoại tử khối u – TNF-a và interleukin-1) được giải phóng. Tất cả điều này gây ra phản ứng viêm ở cấp địa phương.
Sau đó, các tế bào và các thành phần ma trận của kẽ bắt đầu chết, tình trạng viêm trở nên dữ dội hơn. Một lượng đáng kể bạch cầu đơn nhân và tế bào lympho được cung cấp cho vị trí tổn thương. Chúng đảm bảo duy trì phản ứng quá mẫn loại chậm.
Các sự kiện xác nhận rằng các phản ứng phức hợp miễn dịch rất quan trọng trong viêm phế nang dị ứng ngoại sinh:
Sau khi tương tác với kháng nguyên, quá trình viêm phát triển nhanh chóng trong vòng 4-8 giờ.
Khi rửa dịch tiết từ phế quản và phế nang, cũng như trong phần huyết thanh của máu, nồng độ kháng thể lgG cao được tìm thấy.
Trong mô phổi được lấy làm mô học, ở những bệnh nhân mắc dạng bệnh cấp tính, người ta tìm thấy immunoglobulin, các thành phần bổ thể và bản thân các kháng nguyên. Tất cả những chất này là phức hợp miễn dịch.
Khi thực hiện các xét nghiệm da bằng cách sử dụng các kháng nguyên có độ tinh khiết cao gây bệnh lý cho một bệnh nhân cụ thể, phản ứng kiểu Arthus cổ điển sẽ phát triển.
Sau khi thực hiện các xét nghiệm khiêu khích với việc hít phải mầm bệnh, số lượng bạch cầu trung tính ở bệnh nhân trong dịch rửa phế quản phế nang tăng lên.
Phản ứng miễn dịch loại 4 bao gồm quá mẫn loại chậm tế bào CD+ và gây độc tế bào tế bào T CD8+. Sau khi các kháng nguyên xâm nhập vào hệ thống hô hấp, các phản ứng chậm phát triển trong 1-2 ngày. Tổn thương các phức hợp miễn dịch dẫn đến giải phóng các cytokine. Ngược lại, chúng làm cho bạch cầu và lớp nội mạc của mô phổi biểu hiện các phân tử kết dính trên bề mặt. Các bạch cầu đơn nhân và các tế bào lympho khác phản ứng với chúng, tích cực đến vị trí xảy ra phản ứng viêm.
Đồng thời, interferon gamma kích hoạt đại thực bào sản xuất tế bào lympho CD4+. Đây là dấu hiệu nhận biết phản ứng kiểu chậm, tồn tại rất lâu nhờ đại thực bào. Kết quả là bệnh nhân hình thành u hạt, collagen bắt đầu được giải phóng với số lượng dư thừa (các nguyên bào sợi được kích hoạt bởi các tế bào tăng trưởng) và xơ hóa mô kẽ phát triển.
Sự thật xác nhận rằng trong viêm phế nang dị ứng ngoại sinh, các phản ứng miễn dịch loại 4 bị trì hoãn là rất quan trọng:
Tế bào lympho T được tìm thấy trong bộ nhớ máu. Chúng có mặt trong mô phổi của bệnh nhân.
Ở những bệnh nhân bị viêm phế nang dị ứng ngoại sinh cấp tính và bán cấp tính, u hạt, thâm nhiễm với sự tích tụ tế bào lympho và bạch cầu đơn nhân, cũng như xơ hóa mô kẽ được phát hiện.
Các thí nghiệm trên động vật thí nghiệm với EAA đã chỉ ra rằng các tế bào lympho T CD4+ là cần thiết để gây bệnh.
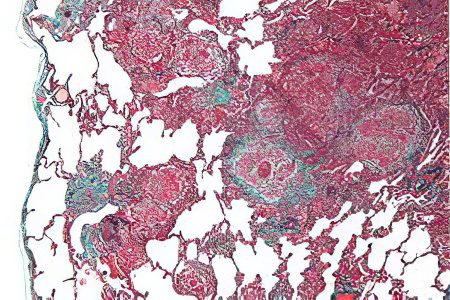
Hình ảnh mô học của EAA
Trong hầu hết các trường hợp, bệnh nhân bị viêm phế nang dị ứng ngoại sinh có u hạt, không có mảng bám. Chúng được phát hiện ở 79-90% bệnh nhân.
Để không nhầm lẫn giữa u hạt phát triển với EAA và bệnh sacoit, bạn cần chú ý đến những khác biệt sau:
Với EAA, u hạt nhỏ hơn.
U hạt không có ranh giới rõ ràng.
U hạt chứa nhiều tế bào lympho hơn.
Thành phế nang trong EAA dày lên, chúng có thâm nhiễm tế bào lympho.
Sau khi loại trừ tiếp xúc với kháng nguyên, u hạt sẽ tự biến mất trong vòng sáu tháng.
Trong viêm phế nang dị ứng ngoại sinh, quá trình viêm là do tế bào lympho, bạch cầu đơn nhân, đại thực bào và tế bào plasma. Các đại thực bào phế nang có bọt tích tụ bên trong chính các phế nang và các tế bào lympho trong mô kẽ. Khi bệnh mới bắt đầu phát triển, bệnh nhân có tràn dịch protein và fibrin, nằm bên trong phế nang. Ngoài ra, bệnh nhân được chẩn đoán viêm tiểu phế quản, nang bạch huyết, thâm nhiễm viêm quanh phế quản, tập trung ở các đường dẫn khí nhỏ.
Vì vậy, bệnh được đặc trưng bởi một bộ ba thay đổi hình thái:
Viêm phế nang.
u hạt.
Viêm tiểu phế quản.
Mặc dù đôi khi một trong những dấu hiệu có thể rơi ra. Hiếm khi bệnh nhân bị viêm phế nang dị ứng ngoại sinh phát triển thành viêm mạch. Anh ta được chẩn đoán ở một bệnh nhân sau khi chết, như được chỉ ra trong các tài liệu liên quan. Ở bệnh nhân tăng huyết áp động mạch phổi, phì đại động mạch và tiểu động mạch xảy ra.
Quá trình mãn tính của EAA dẫn đến những thay đổi về sợi huyết, có thể có cường độ khác nhau. Tuy nhiên, chúng không chỉ đặc trưng cho viêm phế nang dị ứng ngoại sinh mà còn cho các bệnh phổi mãn tính khác. Do đó, nó không thể được gọi là một dấu hiệu bệnh lý. Với viêm phế nang lâu dài ở bệnh nhân, nhu mô phổi trải qua những thay đổi bệnh lý theo kiểu phổi tổ ong.
Các triệu chứng của viêm phế nang dị ứng ngoại sinh

Bệnh phát triển thường xuyên nhất ở những người không dễ bị dị ứng. Bệnh lý biểu hiện sau khi tương tác kéo dài với các nguồn, sự lây lan của các kháng nguyên.
Viêm phế nang dị ứng ngoại sinh có thể xảy ra ở 3 loại:
Triệu chứng cấp tính
Dạng cấp tính của bệnh xảy ra sau khi một lượng lớn kháng nguyên xâm nhập vào đường hô hấp. Điều này có thể xảy ra cả ở nhà và nơi làm việc hoặc thậm chí trên đường phố.
Sau 4-12 giờ, nhiệt độ cơ thể của một người tăng lên mức cao, ớn lạnh và suy nhược tăng lên. Có cảm giác nặng ở ngực, bệnh nhân bắt đầu ho, khó thở ám ảnh. Đau nhức xuất hiện ở các khớp và cơ bắp. Đờm khi ho không xuất hiện thường xuyên. Nếu nó rời đi, thì nó nhỏ và bao gồm chủ yếu là chất nhầy.
Một đặc điểm triệu chứng khác của EAA cấp tính là đau đầu tập trung vào trán.
Trong quá trình kiểm tra, bác sĩ ghi nhận tình trạng tím tái của da. Khi nghe phổi thấy ran rít, khò khè.
Sau 1-3 ngày, các triệu chứng của bệnh biến mất, nhưng sau một lần tương tác khác với chất gây dị ứng, chúng lại tăng lên. Suy nhược và thờ ơ nói chung, kết hợp với khó thở, có thể làm phiền một người trong vài tuần sau khi giai đoạn cấp tính của bệnh được giải quyết.
Dạng cấp tính của bệnh thường không được chẩn đoán. Do đó, các bác sĩ nhầm lẫn nó với SARS, do virus hoặc mycoplasma gây ra. Các chuyên gia nên cảnh báo cho nông dân, đồng thời phân biệt giữa các triệu chứng của EAA và các triệu chứng của bệnh nhiễm độc nấm phổi, phát triển khi bào tử nấm xâm nhập vào mô phổi. Ở những bệnh nhân bị nhiễm độc cơ, chụp X quang phổi không cho thấy bất kỳ thay đổi bệnh lý nào và không có kháng thể kết tủa trong phần huyết thanh của máu.
triệu chứng bán cấp
Các triệu chứng của dạng bán cấp của bệnh không rõ rệt như ở dạng viêm phế nang cấp tính. Viêm phế nang như vậy phát triển do hít phải kháng nguyên kéo dài. Thông thường điều này xảy ra ở nhà. Vì vậy, viêm bán cấp trong hầu hết các trường hợp được gây ra bởi việc chăm sóc gia cầm.
Các biểu hiện chính của viêm phế nang dị ứng ngoại sinh bán cấp bao gồm:
Khó thở trở nên tồi tệ hơn sau khi hoạt động thể chất của một người.
Tăng mệt mỏi.
Ho có đờm trong.
Ở giai đoạn đầu của quá trình phát triển bệnh lý, nhiệt độ cơ thể có thể tăng lên.
Crepitus khi nghe phổi sẽ thấy nhẹ nhàng.
Điều quan trọng là phải phân biệt EAA bán cấp với bệnh sacoit và các bệnh mô kẽ khác.
Các triệu chứng của loại mãn tính
Dạng mãn tính của bệnh phát triển ở những người tương tác với liều lượng nhỏ kháng nguyên trong một thời gian dài. Ngoài ra, viêm phế nang bán cấp có thể trở thành mãn tính nếu không được điều trị.
Quá trình mãn tính của bệnh được chỉ định bởi các triệu chứng như:
Tăng dần theo thời gian, khó thở, trở nên rõ ràng khi gắng sức.
Giảm cân rõ rệt, có thể dẫn đến chán ăn.
Căn bệnh này đe dọa với sự phát triển của bệnh tâm phổi, xơ hóa mô kẽ, suy tim và suy hô hấp. Vì viêm phế nang dị ứng ngoại sinh mãn tính bắt đầu phát triển tiềm ẩn và không gây ra các triệu chứng nghiêm trọng nên việc chẩn đoán rất khó khăn.
Chẩn đoán viêm phế nang dị ứng ngoại sinh

Để xác định bệnh cần dựa vào kiểm tra X-quang phổi. Tùy thuộc vào giai đoạn phát triển của viêm phế nang và hình thức của nó, các dấu hiệu X quang sẽ khác nhau.
Dạng cấp tính và bán cấp tính của bệnh dẫn đến giảm độ trong suốt của các trường giống như thủy tinh mài và dẫn đến sự lan rộng của các nốt mờ dạng lưới. Kích thước của các nốt không vượt quá 3 mm. Chúng có thể được tìm thấy trên toàn bộ bề mặt của phổi.
Phần trên của phổi và phần cơ bản của chúng không được bao phủ bởi các nốt sần. Nếu một người ngừng tương tác với các kháng nguyên, thì sau 1-1,5 tháng, các dấu hiệu X quang của bệnh sẽ biến mất.
Nếu bệnh diễn biến mãn tính, thì các bóng tuyến tính với đường viền rõ ràng, các vùng tối được biểu thị bằng các nốt sần, những thay đổi trong mô kẽ và giảm kích thước của các trường phổi có thể nhìn thấy trên hình ảnh X-quang. Khi bệnh lý có một quá trình chạy, phổi tổ ong được hình dung.
CT là phương pháp có độ chính xác cao hơn nhiều so với chụp X quang. Nghiên cứu cho thấy các dấu hiệu của EAA, không thể nhìn thấy bằng phương pháp chụp X quang tiêu chuẩn.
Xét nghiệm máu ở bệnh nhân EAA được đặc trưng bởi những thay đổi sau:
Tăng bạch cầu lên đến 12-15×103/ml Ít phổ biến hơn, mức bạch cầu đạt mức 20-30×103/ml.
Công thức bạch cầu dịch chuyển sang trái.
Sự gia tăng mức độ bạch cầu ái toan không xảy ra, hoặc nó có thể tăng nhẹ.
ESR ở 31% bệnh nhân tăng lên 20 mm/h và ở 8% bệnh nhân lên đến 40 mm/h. Ở những bệnh nhân khác, ESR vẫn nằm trong phạm vi bình thường.
Mức độ lgM và lgG tăng lên. Đôi khi có sự tăng vọt về globulin miễn dịch loại A.
Ở một số bệnh nhân, yếu tố thấp khớp được kích hoạt.
Tăng mức tổng LDH. Nếu điều này xảy ra, thì có thể nghi ngờ viêm cấp tính trong nhu mô phổi.
Để xác nhận chẩn đoán, các phương pháp khuếch tán kép Ouchterlony, micro-Ouchterlony, phản ứng miễn dịch điện di và phương pháp ELISA (ELISA, ELIEDA) được sử dụng. Chúng cho phép bạn xác định các kháng thể kết tủa cụ thể đối với các kháng nguyên gây ra dị ứng.
Trong giai đoạn cấp tính của bệnh, các kháng thể kết tủa sẽ lưu thông trong máu của hầu hết mọi bệnh nhân. Khi chất gây dị ứng ngừng tương tác với mô phổi của bệnh nhân, mức độ kháng thể sẽ giảm xuống. Tuy nhiên, chúng có thể hiện diện trong phần huyết thanh của máu trong một thời gian dài (lên đến 3 năm).
Khi bệnh chuyển sang mãn tính, kháng thể không được phát hiện. Ngoài ra còn có khả năng kết quả dương tính giả. Ở những người nông dân không có triệu chứng viêm phế nang, chúng được phát hiện trong 9-22% trường hợp và ở những người yêu chim trong 51% trường hợp.
Ở những bệnh nhân mắc EAA, giá trị của các kháng thể kết tủa không tương quan với hoạt động của quá trình bệnh lý. Mức độ của họ có thể bị ảnh hưởng bởi nhiều yếu tố. Vì vậy, ở những người hút thuốc, nó sẽ bị đánh giá thấp. Do đó, việc phát hiện các kháng thể cụ thể không thể được coi là bằng chứng của EAA. Đồng thời, sự vắng mặt của chúng trong máu không có nghĩa là không có bệnh. Tuy nhiên, không nên loại bỏ các kháng thể, vì khi có các dấu hiệu lâm sàng thích hợp, chúng có thể củng cố giả định hiện có.
Thử nghiệm giảm khả năng khuếch tán của phổi là dấu hiệu, vì những thay đổi chức năng khác trong EAA là đặc trưng của các loại bệnh lý khác kèm theo tổn thương mô kẽ của phổi. Hạ oxy máu ở bệnh nhân viêm phế nang dị ứng được quan sát thấy ở trạng thái bình tĩnh và tăng lên khi gắng sức. Vi phạm thông khí phổi xảy ra theo kiểu hạn chế. Dấu hiệu tăng phản ứng đường thở được chẩn đoán ở 10-25% bệnh nhân.
Các xét nghiệm hít phải lần đầu tiên được sử dụng để phát hiện viêm phế nang dị ứng vào đầu năm 1963. Bình xịt được tạo ra từ bụi lấy từ cỏ khô bị mốc. Chúng đã dẫn đến sự gia tăng các triệu chứng của bệnh ở bệnh nhân. Đồng thời, chất chiết xuất từ "cỏ khô nguyên chất" không gây ra phản ứng như vậy ở bệnh nhân. Ở những người khỏe mạnh, ngay cả bình xịt có nấm mốc cũng không gây ra các dấu hiệu bệnh lý.
Các xét nghiệm kích thích ở bệnh nhân hen phế quản không gây ra phản ứng miễn dịch nhanh, không gây rối loạn hoạt động của phổi. Trong khi ở những người có phản ứng miễn dịch tích cực, chúng dẫn đến những thay đổi trong hoạt động của hệ hô hấp, làm tăng nhiệt độ cơ thể, ớn lạnh, suy nhược và khó thở. Sau 10-12 giờ, các biểu hiện này tự biến mất.
Có thể xác nhận chẩn đoán EAA mà không cần thực hiện các xét nghiệm khiêu khích, vì vậy chúng không được sử dụng trong thực hành y tế hiện đại. Chúng chỉ được sử dụng bởi các chuyên gia, những người cần xác nhận nguyên nhân gây bệnh. Ngoài ra, chỉ cần quan sát bệnh nhân trong điều kiện bình thường của anh ta, chẳng hạn như ở nơi làm việc hoặc ở nhà, nơi có tiếp xúc với chất gây dị ứng.
Rửa phế quản phế nang (BAL) cho phép bạn đánh giá thành phần các chất bên trong phế nang và các phần xa của phổi. Chẩn đoán có thể được xác nhận bằng cách phát hiện sự gia tăng gấp năm lần các yếu tố tế bào trong đó và 80% trong số chúng sẽ được đại diện bởi các tế bào lympho (chủ yếu là tế bào T, cụ thể là tế bào lympho CD8 +).
Chỉ số điều hòa miễn dịch ở bệnh nhân giảm xuống dưới một. Với sarcoidosis, con số này là 4-5 đơn vị. Tuy nhiên, nếu việc rửa được thực hiện trong 3 ngày đầu tiên sau khi viêm phế nang phát triển cấp tính, thì số lượng bạch cầu trung tính sẽ tăng lên và không quan sát thấy tế bào lympho.
Ngoài ra, rửa giúp có thể phát hiện sự gia tăng gấp mười lần số lượng tế bào mast. Nồng độ tế bào mast này có thể tồn tại đến 3 tháng hoặc hơn sau khi tiếp xúc với chất gây dị ứng. Chỉ số này đặc trưng cho hoạt động của quá trình sản xuất fibrin. Nếu bệnh diễn biến bán cấp, thì các tế bào plasma sẽ được tìm thấy trong dịch rửa.
Làm chẩn đoán phân biệt

Các bệnh mà viêm phế nang dị ứng ngoại sinh phải được phân biệt:
Ung thư phế nang hoặc di căn phổi. Với các khối u ung thư, không có mối liên hệ nào giữa các triệu chứng của bệnh đã xuất hiện và việc tiếp xúc với các chất gây dị ứng. Bệnh lý không ngừng tiến triển, được đặc trưng bởi các biểu hiện nghiêm trọng. Trong phần huyết thanh của máu, các kháng thể kết tủa với các chất gây dị ứng không được giải phóng. Ngoài ra, thông tin có thể được làm rõ bằng cách chụp X-quang phổi.
bệnh lao kê. Với bệnh này, cũng không có mối liên hệ nào với chất gây dị ứng. Bản thân nhiễm trùng có một quá trình nghiêm trọng và phát triển lâu dài. Các kỹ thuật huyết thanh học giúp phát hiện các kháng thể đối với kháng nguyên bệnh lao, trong khi chúng không xuất hiện đối với các chất gây dị ứng. Đừng quên kiểm tra x-quang.
Bệnh sacoit. Bệnh này không liên quan đến hoạt động nghề nghiệp của một người. Với nó, không chỉ các cơ quan hô hấp mà cả các hệ thống cơ thể khác cũng bị ảnh hưởng. Các hạch bạch huyết ở ngực bị viêm cả hai bên, có phản ứng yếu hoặc âm tính với lao tố. Ngược lại, phản ứng của Kveim sẽ tích cực. Sarcoidosis có thể được xác nhận bằng kiểm tra mô học.
Viêm phế nang xơ hóa khác. Thông thường, với chúng, bệnh nhân bị viêm mạch và tổn thương hệ thống đối với các mô liên kết không chỉ liên quan đến phổi mà còn toàn bộ cơ thể. Với chẩn đoán nghi ngờ, sinh thiết phổi được thực hiện với kiểm tra mô học tiếp theo của vật liệu thu được.
Viêm phổi. Bệnh này phát triển sau khi bị cảm lạnh. Trên phim X-quang, có thể nhìn thấy vết đen, xuất hiện do sự xâm nhập của mô.
ICD-10 đề cập đến bệnh viêm phế nang dị ứng ngoại sinh thuộc nhóm X “Các bệnh về đường hô hấp”.
Làm rõ:
J 55 Bệnh đường hô hấp do bụi cụ thể gây ra.
J 66.0 Bệnh Byssinosis.
J 66.1 Bệnh vải lanh.
J 66.2 Cần sa.
J 66.8 Bệnh đường hô hấp do bụi hữu cơ xác định khác.
J 67 Viêm phổi quá mẫn cảm.
J 67.0 Lá phổi của một nông dân (công nhân nông nghiệp).
J 67.1 Bã mía (cho bụi mía)
J 67.2 Phổi của người chăn nuôi gia cầm.
J 67.3 Suberoz
J 67.4 Lá phổi của công nhân mạch nha.
J 67.5 Nấm phổi của công nhân.
J 67.6 Phổi vỏ cây phong.
J 67.8 Viêm phổi quá mẫn do bụi hữu cơ khác.
J 67.9 Viêm phổi quá mẫn do bụi hữu cơ không xác định khác.
Chẩn đoán có thể được xây dựng như sau:
Viêm phế nang dị ứng ngoại sinh (phổi nông dân), dạng cấp tính.
Viêm phế nang dị ứng do thuốc do furazolidone, thể bán cấp, có suy hô hấp.
Viêm phế nang dị ứng ngoại sinh (phổi của người chăn nuôi gia cầm), dạng mãn tính. Tâm phổi mãn tính, viêm phế quản mãn tính.
Điều trị viêm phế nang dị ứng ngoại sinh
Để đối phó với căn bệnh này, cần phải loại trừ hoàn toàn sự tương tác của bệnh nhân và chất gây dị ứng. Một người trong quá trình làm việc phải sử dụng mặt nạ, bộ lọc đặc biệt. Rất mong muốn thay đổi công việc và thói quen của bạn. Để ngăn chặn sự tiến triển của bệnh lý, điều quan trọng là phải xác định nó trong giai đoạn đầu phát triển. Nếu tiếp tục tiếp xúc với chất gây dị ứng, những thay đổi trong phổi sẽ trở nên không thể đảo ngược.
Quá trình nghiêm trọng của viêm phế nang đòi hỏi phải kê đơn glucocorticosteroid. Họ chỉ có thể được kê đơn bởi bác sĩ, theo lịch hẹn.
Bệnh nhân bị tăng phản ứng của phổi được kê đơn thuốc giãn phế quản dạng hít. Nếu bệnh đã dẫn đến sự phát triển của các biến chứng, thì thuốc kháng sinh, thuốc lợi tiểu, oxy, v.v.
Tiên lượng và phòng ngừa

Để ngăn ngừa sự phát triển của bệnh, cần giảm thiểu mọi tiếp xúc có thể với các chất gây dị ứng. Vì vậy, cỏ khô phải được làm khô hoàn toàn, hố xilô phải được mở. Cơ sở sản xuất phải được thông gió kỹ lưỡng, và nếu động vật và chim ở trong đó, các yêu cầu vệ sinh và vệ sinh phải được tuân thủ nghiêm ngặt. Hệ thống điều hòa không khí và thông gió phải được xử lý với chất lượng cao và đúng thời hạn, v.v.
Nếu viêm phế nang đã phát triển, thì bệnh nhân nên loại trừ tiếp xúc với chất gây dị ứng. Khi hoạt động chuyên môn trở thành lỗi, công việc được thay đổi.
Tiên lượng khác nhau. Nếu bệnh được chẩn đoán ở giai đoạn đầu, thì bệnh lý có thể tự khỏi. Tái phát viêm phế nang dẫn đến thực tế là mô phổi trải qua những thay đổi không thể đảo ngược. Điều này làm xấu đi tiên lượng, cũng như các biến chứng của viêm phế nang hoặc quá trình mãn tính của nó.









