Nội dung
Đảo Langerhans
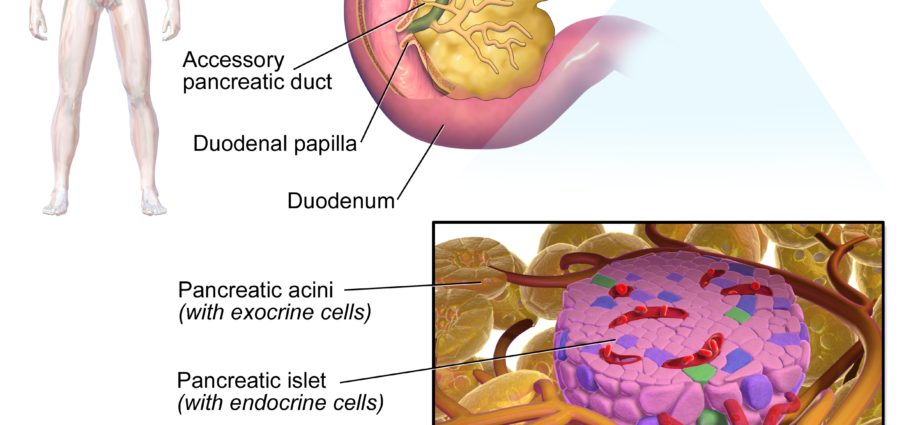
Các tiểu đảo Langerhans là các tế bào trong tuyến tụy đóng một vai trò thiết yếu trong cơ thể. Chúng chứa các tế bào beta tiết ra insulin, một loại hormone điều chỉnh lượng đường trong máu. Ở những người mắc bệnh tiểu đường loại 1, chính những tế bào này đã bị phá hủy. Do đó, các đảo nhỏ của Langerhans là trọng tâm của nghiên cứu trị liệu.
Giải Phẫu
Các đảo nhỏ của Langerhans (được đặt theo tên của Paul Langherans, 1847-1888, nhà giải phẫu bệnh học và sinh vật học người Đức) là các tế bào của tuyến tụy, có khoảng 1 triệu tế bào. Được tạo thành từ các tế bào được nhóm lại thành từng cụm - do đó có thuật ngữ là các tiểu đảo - chúng được phân bố trong mô ngoại tiết (mô tiết các chất được giải phóng ra bên ngoài dòng máu) của tuyến tụy, do đó sản xuất ra các enzym cần thiết cho quá trình tiêu hóa. Những cụm tế bào cực nhỏ này chỉ chiếm 1 đến 2% khối lượng tế bào của tuyến tụy, nhưng chúng đóng một vai trò thiết yếu đối với cơ thể.
sinh lý học
Các đảo nhỏ của Langerhans là các tế bào nội tiết. Chúng tạo ra các hormone khác nhau: chủ yếu là insulin, ngoài ra còn có glucagon, polypeptide tuyến tụy, somatostatin.
Chính các tế bào beta hoặc tế bào β của đảo Langerhans sản xuất insulin, một loại hormone đóng vai trò quan trọng trong cơ thể. Vai trò của nó là duy trì sự cân bằng của mức độ glucose (đường huyết) trong máu. Glucose này đóng vai trò như một nguồn năng lượng - nói ngắn gọn là “nhiên liệu” - cho cơ thể, và mức độ của nó trong máu không được quá thấp hoặc quá thấp để cơ thể hoạt động bình thường. Chính vai trò của insulin là cân bằng lượng đường trong máu bằng cách giúp cơ thể sử dụng và / hoặc lưu trữ lượng glucose này tùy thuộc vào việc nó thừa hay thiếu.
Tế bào sản xuất glucagon, một loại hormone làm tăng lượng glucose trong máu khi lượng đường trong máu thấp. Nó khiến gan và các mô khác trong cơ thể giải phóng lượng đường dự trữ trong máu.
Dị thường / Bệnh lý
Bệnh tiểu đường loại 1
Bệnh tiểu đường loại 1 hoặc phụ thuộc insulin là do sự phá hủy tiến triển và không thể phục hồi của các tế bào beta của đảo Langerhans bởi một quá trình tự miễn dịch có nguyên nhân di truyền. Sự phá hủy này dẫn đến sự thiếu hụt toàn bộ insulin, và do đó có nguy cơ tăng đường huyết khi thức ăn, sau đó hạ đường huyết giữa các bữa ăn, trong trường hợp nhịn ăn hoặc thậm chí hoạt động thể chất. Trong quá trình hạ đường huyết, các cơ quan bị thiếu đi một chất nền năng lượng. Nếu nó không được điều chỉnh, bệnh tiểu đường do đó có thể gây ra các bệnh lý nghiêm trọng về thận, tim mạch, thần kinh, tiêu hóa và nhãn khoa.
Khối u thần kinh nội tiết của tuyến tụy
Đây là một loại ung thư tuyến tụy tương đối phổ biến. Nó được gọi là khối u nội tiết thần kinh (NET) vì nó bắt đầu trong các tế bào của hệ thống nội tiết thần kinh. Sau đó, chúng tôi nói về NET của tuyến tụy, hoặc TNEp. Nó có thể là không tiết hoặc tiết (chức năng). Trong trường hợp thứ hai, nó gây tiết quá nhiều hormone.
Phương pháp điều trị
Bệnh tiểu đường loại 1
Liệu pháp insulin bù đắp cho việc sản xuất insulin bị thiếu hụt. Người bệnh sẽ tiêm insulin nhiều lần trong ngày. Điều trị này phải được tuân thủ suốt đời.
Cấy ghép tuyến tụy phát triển vào những năm 90. Thường cùng với ghép thận, nó được dành riêng cho những bệnh nhân bị ảnh hưởng nghiêm trọng đến bệnh tiểu đường 1. Mặc dù có kết quả tốt, nhưng ghép tụy vẫn chưa trở thành phương pháp điều trị được lựa chọn cho bệnh tiểu đường loại 1, chủ yếu là do tính chất rườm rà của thủ thuật và các phương pháp điều trị ức chế miễn dịch liên quan.
Ghép đảo Langerhans là một trong những niềm hy vọng lớn trong việc quản lý bệnh tiểu đường loại 1. Nó chỉ bao gồm việc cấy các tế bào hữu ích, trong trường hợp này là các đảo nhỏ của Langerhans. Được lấy từ tuyến tụy của một người cho chết não, các hòn đảo nhỏ này được cô lập và sau đó được tiêm qua tĩnh mạch cửa vào gan của bệnh nhân. Một trong những khó khăn nằm ở kỹ thuật cô lập các cù lao này. Thực sự là rất khó để tách những cụm tế bào cực nhỏ này từ phần còn lại của tuyến tụy mà không làm hỏng chúng. Những ca cấy ghép đầu tiên được thực hiện ở Paris vào những năm 80. Năm 2000, nhóm Edmonton đã có được sự độc lập với insulin ở 7 bệnh nhân liên tiếp được cấy ghép với các đảo nhỏ. Công việc vẫn tiếp tục trên khắp thế giới. Tại Pháp, một thử nghiệm lâm sàng đa trung tâm đã bắt đầu vào năm 2011 tại 4 bệnh viện lớn của Paris, thống nhất trong “nhóm Ile-de-France để cấy ghép các đảo nhỏ của Langerhans” (GRIIF). Kết quả đầy hứa hẹn: sau khi cấy ghép, một nửa số bệnh nhân được cai insulin, trong khi nửa còn lại kiểm soát đường huyết tốt hơn, giảm hạ đường huyết và nhu cầu insulin.
Cùng với nghiên cứu về cấy ghép này, nghiên cứu tiếp tục tìm hiểu sự phát triển và chức năng của các tế bào này, cũng như nguồn gốc và sự phát triển của bệnh. Sự lây nhiễm của các tế bào beta bởi một loại vi rút herpes (có thể gây ra một dạng bệnh tiểu đường đặc trưng cho những người có nguồn gốc từ châu Phi), các cơ chế phát triển và trưởng thành của các tế bào beta, ảnh hưởng của một số gen liên quan đến sự khởi phát của bệnh là một phần của các con đường nghiên cứu hiện tại. Ý tưởng thực sự là khám phá các yếu tố gây kích hoạt tế bào lympho T chống lại tế bào beta, tìm giải pháp ngăn chặn phản ứng tự miễn dịch này, tái tạo các đảo nhỏ của Langerhans, v.v.
Khối u thần kinh nội tiết của tuyến tụy
Việc xử trí phụ thuộc vào bản chất của khối u và dựa trên các trục khác nhau:
- phẫu thuật
- hóa trị
- phương pháp điều trị kháng tiết để giảm tiết hormone từ khối u
Chẩn đoán
Bệnh tiểu đường loại 1
Bệnh tiểu đường loại 1 là bệnh có nguồn gốc tự miễn dịch: Tế bào lympho T bắt đầu nhận ra các phân tử có trong tế bào beta là tác nhân lây nhiễm cần loại bỏ. Tuy nhiên, các triệu chứng xuất hiện vài tháng hoặc thậm chí vài năm sau khi quá trình này bắt đầu. Đây là những đợt hạ đường huyết và / hoặc sụt cân đáng kể mặc dù ăn ngon, đi tiểu nhiều và thường xuyên, khát nước bất thường, mệt mỏi nghiêm trọng. Chẩn đoán được thực hiện thông qua việc phát hiện các tự kháng thể trong máu.
Khối u thần kinh nội tiết
Các khối u thần kinh nội tiết rất khó chẩn đoán do sự đa dạng của các triệu chứng của chúng.
Nếu nó là một khối u nội tiết thần kinh chức năng của tuyến tụy, nó có thể gây ra sản xuất quá nhiều insulin. Sự xuất hiện hoặc xấu đi của bệnh tiểu đường ban đầu không phụ thuộc insulin cũng nên được điều tra ở nam giới trên 40 tuổi mà không có tiền sử gia đình mắc bệnh tiểu đường.
Kiểm tra giải phẫu bệnh của khối u giúp xác định bản chất của nó (khối u biệt hóa hoặc không biệt hóa) và cấp độ của nó. Một đánh giá đầy đủ về sự mở rộng của bệnh để tìm kiếm các di căn cũng được thực hiện.